រូបរាងនៃការរីកលូតលាស់ពណ៌សាច់រាងកោណនៅក្នុងតំបន់ប្រដាប់បន្តពូជគឺជាមូលហេតុនៃការព្រួយបារម្ភដែលជាហេតុផលទាំងស្រុងព្រោះសុខភាពនៃប្រដាប់បន្តពូជគឺជាចំណុចសំខាន់សម្រាប់សុខុមាលភាពរាងកាយនិងសីលធម៌ទូទៅរបស់មនុស្ស។
ការលូតលាស់ wart ទាំងនេះបង្កឱ្យមានភាពមិនស្រួល រំខានដល់ជីវិតផ្លូវភេទធម្មតា ហើយក៏អាចបណ្តាលឱ្យមានបញ្ហាសុខភាពធ្ងន់ធ្ងរថែមទៀត។ប្រសិនបើភាពសុចរិតនៃ condylomas ត្រូវបានខូចខាតនោះការឆ្លងអាចកើតឡើងហើយការផ្លាស់ប្តូរទៅជាទម្រង់សាហាវអាចកើតឡើង។ដូច្នេះបំណងប្រាថ្នាដើម្បីកម្ចាត់ការបង្ហាញបែបនេះគឺអាចយល់បាននិងពិតជាធម្មជាតិ។
ហេតុផលសម្រាប់រូបរាង
មូលហេតុនៃ warts papilloma គឺវីរុស papilloma របស់មនុស្ស។មេរោគនេះមានសំណុំ DNA ជាក់លាក់ដែលបញ្ចូលដោយជោគជ័យទៅក្នុងកោសិកានៃរាងកាយមនុស្ស ហើយបណ្តាលឱ្យពួកគេផ្លាស់ប្តូរវដ្តនៃការអភិវឌ្ឍន៍ រូបរាង និងរចនាសម្ព័ន្ធរបស់ពួកគេ។

យោងតាមចំណាត់ថ្នាក់អន្តរជាតិនៃជំងឺ ICD-10 មេរោគ papillomavirus របស់មនុស្សត្រូវបានសរសេរកូដ B97. 7 ។ឬស Anogenital នៃធម្មជាតិ venereal ត្រូវបានកំណត់លេខកូដ A63. 0 ។
មានប្រភេទមេរោគនេះច្រើនប្រភេទ ដែលប្រភេទនីមួយៗបង្កឱ្យមានដុំពកដុំពកជាក់លាក់។ប្រភេទនៃមេរោគកំណត់ដំណើរនៃដំណើរការរោគសាស្ត្រ រោគសញ្ញា ទីតាំងនៃការបង្ហាញ និងភាពធ្ងន់ធ្ងរនៃផលវិបាក។
ពូជត្រូវបានបែងចែកជាពីរប្រភេទសំខាន់ៗ៖
- ស្បែកដែលមានរូបរាងលេចធ្លោនៅលើស្រទាប់ស្បែក;
- ភ្នាស mucous ដែលលេចឡើងនៅលើ epithelium mucous នៃសរីរាង្គប្រដាប់បន្តពូជ បែហោងធ្មែញមាត់ ល។
លើសពីនេះ ប្រភេទនៃមេរោគ papillomavirus មានភាពខុសប្លែកគ្នាអាស្រ័យលើហានិភ័យនៃការចុះខ្សោយទៅជាដំណើរការ oncogenic ទៅជា oncogenic, oncogenic កម្រិតមធ្យម និងមិនមែន oncogenic ។
ភាគច្រើនជាញឹកញាប់ មានប្រភេទផ្សេងៗគ្នាជាច្រើនមានវត្តមាននៅក្នុងខ្លួនរបស់អ្នកដែលមានមេរោគក្នុងពេលតែមួយ។
ផ្លូវនៃការឆ្លង និងកត្តាហានិភ័យ
មានវិធីជាច្រើនសម្រាប់មេរោគចូលក្នុងខ្លួន៖
- ការបញ្ជូន "បញ្ឈរ". នេះគឺជាឈ្មោះដែលត្រូវបានផ្តល់ឱ្យសម្រាប់ការផ្ទេរភ្នាក់ងារបង្ករោគពីម្តាយទៅកូនអំឡុងពេលមានផ្ទៃពោះ។បច្ចុប្បន្ននេះ គេមិនទាន់ដឹងថា ការឆ្លងមេរោគកើតឡើងក្នុងពេលមានផ្ទៃពោះ ឬដោយផ្ទាល់អំឡុងពេលសម្រាលនោះទេ ប៉ុន្តែវាមិនចង់ធ្វើការវះកាត់វះកាត់លើម្តាយដែលមានមេរោគ papillomavirus នោះទេ។ការវះកាត់ត្រូវបានជ្រើសរើសតែក្នុងករណីដែលមានឈាមហូរឈាមក្នុងប្រឡាយកំណើតប៉ុណ្ណោះ។
- ផ្លូវផ្លូវភេទ។ភ្នាក់ងារបង្ករោគអាចចូលទៅក្នុងខ្លួនក្នុងអំឡុងពេលរួមភេទតាមទ្វារមាស មាត់ ឬរន្ធគូថ។មេរោគក៏ឆ្លងតាមរយៈទឹកមាត់អំឡុងពេលថើប។ការប្រើស្រោមអនាម័យអំឡុងពេលរួមភេទមិនធានាការការពារប្រឆាំងនឹងមេរោគនោះទេ ប៉ុន្តែវាធ្វើឱ្យការចម្លងរបស់វាកាន់តែតិច។
- វិធីគ្រួសារ។យន្តការនៃការចម្លងជំងឺនេះគឺកម្រណាស់។ការឆ្លងអាចកើតឡើងតាមរយៈការប៉ះពាល់ជាមួយវត្ថុផ្ទាល់ខ្លួនរបស់អ្នកជំងឺ។ដោយសារមេរោគមាននៅក្នុងទឹកមាត់ និងទឹកនោម វាអាចឆ្លងតាមរយៈការប្រើប្រាស់ចានរបស់អ្នកដទៃ កន្សែងរួម របស់របរអនាម័យផ្ទាល់ខ្លួន ពីមាត់បង្គន់ ឬក្នុងបន្ទប់ទឹក។
វិធីសាស្រ្តនៃការឆ្លងមេរោគត្រូវបានកំណត់ជាចម្បងដោយអាយុរបស់មនុស្ស: ចំពោះទារក ជាមួយនឹងកម្រិតខ្ពស់នៃភាពប្រាកដប្រជា វាអាចត្រូវបានបង្កើតឡើងថាការឆ្លងបានមកពីម្តាយ និងចំពោះកុមារដែលមានវ័យចំណាស់តាមរយៈការទំនាក់ទំនង និងទំនាក់ទំនងគ្រួសារ។ចាប់ពីអាយុ 17 ឆ្នាំ ក្នុងករណីភាគច្រើន ការឆ្លងផ្លូវភេទកើតឡើង។
យោងតាមស្ថិតិ មេរោគ papillomavirus របស់មនុស្សមានវត្តមាននៅក្នុងសាកសពជាងពាក់កណ្តាលនៃចំនួនមនុស្សចាស់ទុំខាងផ្លូវភេទ ប៉ុន្តែក្នុងករណីភាគច្រើនវាមិនបង្ហាញខ្លួនវាតាមមធ្យោបាយណាមួយឡើយ ហើយមានវត្តមាននៅក្នុងទម្រង់នៃការដឹកជញ្ជូន។
កំពូលនៃជំងឺនេះកើតឡើងនៅវ័យក្មេងពី 17 ទៅ 25 ឆ្នាំ។នេះគឺដោយសារតែសកម្មភាពផ្លូវភេទអតិបរិមានៃនិងភាពងាយទទួលខ្ពស់នៃ epithelium នៅលើសរីរាង្គនៃប្រព័ន្ធ genitourinary ។
កត្តាកំណត់ដែលបង្កើនលទ្ធភាពនៃជំងឺគឺ៖
- ការចាប់ផ្តើមដំបូងនៃសកម្មភាពផ្លូវភេទ;
- ការផ្លាស់ប្តូរដៃគូផ្លូវភេទញឹកញាប់;
- អាយុរហូតដល់ 25 ឆ្នាំ;
- ទំនាក់ទំនងផ្លូវភេទជាមួយអ្នកដែលមានពីមុនមានមេរោគ papillomavirus ឬជំងឺកាមរោគផ្សេងទៀត;
- មានផ្ទៃពោះ;
- អតុល្យភាពនៃរុក្ខជាតិ intravaginal;
- ជំងឺរ៉ាំរ៉ៃណាមួយ;
- ជំងឺ endometriosis;
- ការព្យាបាលដោយថ្នាំ cytostatic ឬ glucocorticosteroid;
- លើសទម្ងន់;
- ការរំខាននៃក្រពេញទីរ៉ូអ៊ីតនិងការរំខានដល់ការផលិតអាំងស៊ុយលីន;
- hypovitaminosis ។
ភាពតានតឹងញឹកញាប់ និងការមិនអនុលោមតាមគោលការណ៍អនាម័យផ្ទាល់ខ្លួន បង្កើនឱកាសរបស់មនុស្សយ៉ាងខ្លាំង ដែលបន្ទាប់ពីចូលទៅក្នុងខ្លួន ការឆ្លងមេរោគនឹងចូលដល់ដំណាក់កាលសកម្ម។
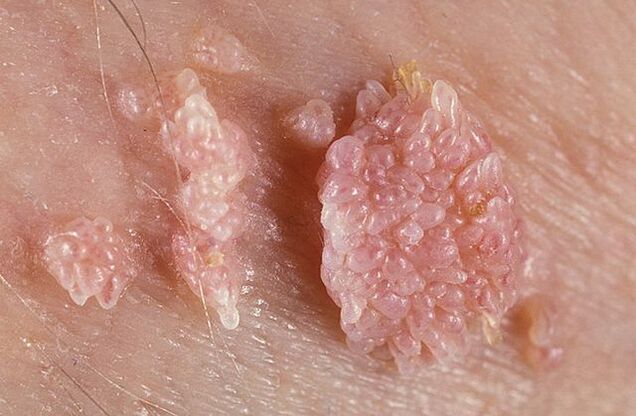
បន្ទាប់ពីការណែនាំ មេរោគរីករាលដាលពាសពេញរាងកាយតាមរយៈចរន្តឈាម ភ្ជាប់ទៅនឹងកោសិកា ជ្រាបចូលទៅក្នុងរចនាសម្ព័ន្ធរបស់វា និងបញ្ចូល DNA របស់វាទៅក្នុង DNA នៃកោសិកា។បន្ទាប់មកកោសិកាដែលរងផលប៉ះពាល់ចាប់ផ្តើមលូតលាស់ និងបែងចែកយ៉ាងសកម្ម ដោយសារតែ condylomas លេចឡើង។
វិធីអភិវឌ្ឍន៍
បន្ទាប់ពីចូលទៅក្នុងខ្លួនមនុស្ស មេរោគមិនបង្កជារោគសញ្ញាណាមួយក្នុងរយៈពេលជាក់លាក់ណាមួយឡើយ។
វគ្គនៃជំងឺនេះកើតឡើងតាមក្បួនដោះស្រាយខាងក្រោម៖
- រយៈពេលលាក់។ក្នុងដំណាក់កាលនេះ អ្នកដឹកជញ្ជូនមិនដឹងពីវត្តមានរបស់មេរោគឆ្លងទេ ព្រោះមិនមានការបង្ហាញរោគសញ្ញាណាមួយឡើយ។ទោះជាយ៉ាងណាក៏ដោយ នៅដំណាក់កាលនេះ មនុស្សម្នាក់បានឆ្លងរួចហើយ ហើយអាចឆ្លងដល់ដៃគូរបស់គាត់តាមរយៈទំនាក់ទំនងផ្លូវភេទ។រយៈពេលមិនទាន់ឃើញច្បាស់នេះអាចមានរយៈពេលពី 2-3 ខែទៅច្រើនឆ្នាំ។
- ការចាប់ផ្តើមនៃជំងឺនេះកើតឡើងនៅពេលដែលមេរោគកើនឡើងគ្រប់គ្រាន់នៅក្នុងខ្លួន ឬនៅពេលដែលយន្តការការពារនៃប្រព័ន្ធភាពស៊ាំថយចុះ។ក្នុងអំឡុងពេលនេះរោគសញ្ញាដំបូងលេចឡើង។
- ការអភិវឌ្ឍន៍យ៉ាងសកម្មជាមួយនឹងរោគសញ្ញាកើនឡើង។
វគ្គបន្តនៃព្រឹត្តិការណ៍កំពុងអភិវឌ្ឍក្នុងទិសដៅមួយ៖
- ការព្យាបាលដោយខ្លួនឯងជាមួយនឹងការបាត់ខ្លួនពេញលេញនៃ warts papilloma (ជាញឹកញាប់បំផុតត្រូវបានគេសង្កេតឃើញបន្ទាប់ពីការបញ្ចប់នៃការមានផ្ទៃពោះ);
- ដំណើរយឺតយ៉ាវនិងកង្វះការលូតលាស់នៃការលូតលាស់ស្បែក;
- សក្ដានុពលសកម្មនៃ papillomas ជាមួយនឹងការកើនឡើងនៃរូបរាង ទំហំ ចំនួន និងការបញ្ចូលគ្នានៃក្រុមដែលមានទីតាំងជិតស្និទ្ធ។
- ការថយចុះនៃការលូតលាស់ល្អទៅជាសាហាវ។
ប្រភេទនៃ condylomas
មានប្រភេទធម្មតាជាច្រើននៃ condyloma papillomas:
- exophytic- លេចចេញពីលើផ្ទៃនៃស្បែកឬភ្នាស mucous ជាមួយនឹងកំណើនពិសេសនៅខាងក្រៅ;
- endophytic- ជាមួយនឹងការលូតលាស់ដ៏លើសលុបជ្រៅទៅក្នុងរចនាសម្ព័ន្ធស្បែក ដូច្នេះគួរឱ្យកត់សម្គាល់តិចតួចក្នុងអំឡុងពេលត្រួតពិនិត្យដោយមើលឃើញ។
- ការអប់រំ Buschke-Levenshtein- កំណត់លក្ខណៈដោយអត្រាកំណើនឆាប់រហ័ស ទំហំធំ និងការកើតឡើងវិញញឹកញាប់បន្ទាប់ពីវគ្គនៃការព្យាបាល។ជាមួយនឹងទម្រង់នេះ ទាំងការលូតលាស់ខាងក្រៅ និងការខូចខាតដល់ស្រទាប់ខាងក្នុងជ្រៅនៃជាលិកាកើតឡើង។
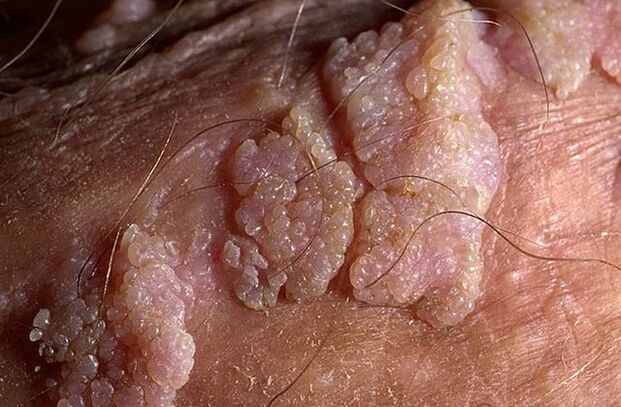
ឬសក្នុងប្រដាប់បន្តពូជអាចមានរាងស្តើង ឬធំទូលាយ។ប្រសិនបើដើមស្តើង ចុងអាចស្រួច ឬដូចក្លឹប។Papillomas ដែលមានមូលដ្ឋានធំទូលាយគឺកម្រណាស់។ពណ៌នៃការលូតលាស់បែបនេះគឺនៅជិតពណ៌នៃស្បែក: ពីសាច់ទៅពណ៌ផ្កាឈូក។ផ្ទៃអាចទន់ឬគ្របដោយស្រទាប់ keratin ។
warts អាចលេចឡើងតែមួយ ឬជាក្រុមដែលស្រដៀងនឹង nodules ។ជួនកាលក្រុមច្រើនបែបនេះឈានដល់ទំហំ 1. 5 សង់ទីម៉ែត្រ។ នៅពេលដែលក្រុមជាច្រើនបញ្ចូលគ្នា ទម្រង់លេចឡើងដែលស្រដៀងនឹងផ្កាខាត់ណាផា្កស្ព ឬសិតសក់មាន់។ការលូតលាស់ទាំងនេះធ្វើឱ្យវាងាយស្រួលក្នុងការកំណត់អត្តសញ្ញាណជំងឺនៅពេលពិនិត្យ។
ការលូតលាស់តែមួយជាធម្មតាមិនបង្កឱ្យមានភាពមិនស្រួលច្រើនដូចធាតុធំនោះទេ។ក្នុងករណីដ៏កម្រ ពួកគេបែក និងហូរឈាមបន្តិច។
ទ្រង់ទ្រាយធំគឺកាន់តែមានបញ្ហា៖ ពួកវាអាចត្រាំ ហូរឈាម និងកាន់តែអាក្រក់ទៅៗ ដោយសារការឆ្លងមេរោគបន្ទាប់បន្សំដែលចាក់ឬសនៅតំបន់ដែលរងផលប៉ះពាល់។
រោគសញ្ញា
រោគសញ្ញាដំបូងលេចឡើងបន្ទាប់ពីការបញ្ចប់នៃរយៈពេលមិនទាន់ឃើញច្បាស់ដែលមានរយៈពេលជាច្រើនសប្តាហ៍នៅក្នុងករណីដ៏ខ្លីបំផុត។
ការកើតឡើងនៃ condylomas កើតឡើងដូចខាងក្រោម:
- ក្រហមបន្តិចលេចឡើងនៅលើស្បែកដែលចាប់ផ្តើមរមាស់;
- កន្ទួលលេចឡើងនៅលើស្បែកឬផ្ទៃ mucous ក្នុងទម្រង់ជាពងបែកឬដុំតូចៗ;
- tubercles កើនឡើងជាលំដាប់ទៅ 1-1. 5 សង់ទីម៉ែត្រនៅក្នុងប្រវែង;
- កន្ទួលថ្មីលេចឡើងនៅក្បែរដែលក៏ប្រែទៅជា papules condyloma ។
ការធ្វើមូលដ្ឋានីយកម្មអាស្រ័យលើសំពាធជាក់លាក់ និងទីកន្លែងនៃការបញ្ចូលធាតុបង្កជំងឺទៅក្នុងខ្លួន៖
- ប្រដាប់បន្តពូជខាងក្រៅ;
- តំបន់រន្ធគូថ ( papillomas anogenital);
- នៅខាងក្នុងបង្ហួរនោម;
- នៅលើមាត់ស្បូន;
- នៅលើ epithelium នៅក្នុងមាត់ (នៅលើផ្ទៃ buccal អណ្តាតនិងខាងក្នុងនៃបបូរមាត់) ។
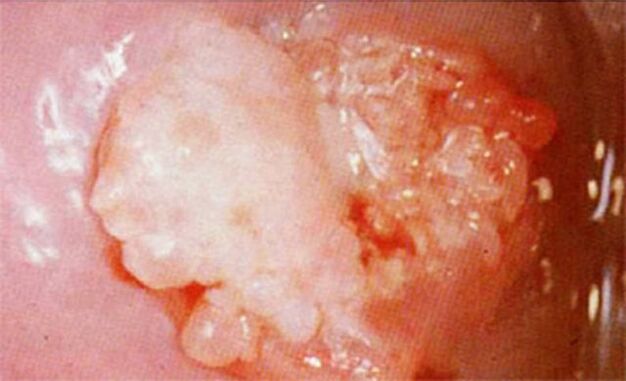
រូបភាពគ្លីនិកអាចមានភាពខុសប្លែកគ្នានៅក្នុងករណីជាក់លាក់នីមួយៗ អាស្រ័យលើស្ថានភាពសុខភាពរបស់មនុស្ស។ចំពោះឬសតូចៗ មិនមានរោគសញ្ញាផ្សេងទៀតអាចត្រូវបានគេសង្កេតឃើញនោះទេ។
ជាមួយនឹងវគ្គសិក្សាកាន់តែធ្ងន់ធ្ងរ រោគសញ្ញាខាងក្រោមត្រូវបានសង្កេតឃើញ៖
- រមាស់ឬដុតនៅកន្លែងនៃកន្ទួល;
- អារម្មណ៍នៃវត្ថុបរទេសនៅក្នុងតំបន់ perineal;
- សំណើមនៅក្នុងតំបន់នៃ neoplasms;
- ក្លិនមិនល្អពីកន្លែងដែល condylomas ស្ថិតនៅ។
ជាមួយនឹងសកម្មភាពរាងកាយ ការដើរ ឬរត់យូរ រោគសញ្ញាខាងលើទាំងអស់កាន់តែខ្លាំងក្លា។
ក្នុងករណីធ្ងន់ធ្ងរ អស់កម្លាំង ខ្សោយ សញ្ញានៃការស្រវឹង ឈឺក្បាលយូរ ក្តៅខ្លួន និងសីតុណ្ហភាពខ្ពស់ត្រូវបានគេសង្កេតឃើញ។
ចំពោះបុរស និងស្ត្រី រោគសញ្ញាមានភាពខុសគ្នាមួយចំនួន។នេះគឺដោយសារតែភាពខុសគ្នានៃកាយវិភាគសាស្ត្រ និងលក្ខណៈនៃអាកប្បកិរិយាផ្លូវភេទ។
ការបង្ហាញនៅក្នុងបុរស
Condylomas ចំពោះបុរសភាគច្រើនជះឥទ្ធិពលលើ scrotum, ក្រលៀន, pubis និងផ្នែករចនាសម្ព័ន្ធផ្សេងៗនៃលិង្គ: ក្បាល, រាងកាយ, frenulum និងស្បែកគ្របក្បាលលិង្គ, ចង្អូរសរសៃឈាម។នៅពេលដែលបានធ្វើមូលដ្ឋានីយកម្មនៅជិតបង្ហួរនោម នោះ papillomas ទទួលបានពណ៌ក្រហមខ្លាំង ហើយទីតាំងនេះច្រើនតែបណ្តាលឱ្យមានការហូរទឹករំអិល ឬហូរចេញនៅពេលបត់ជើងតូច។
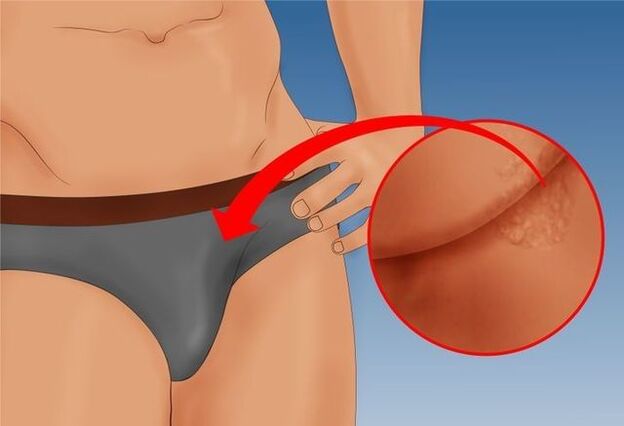
ប្រសិនបើកន្ទួលមានទីតាំងនៅច្រកចេញនៃរន្ធគូថ ការឈឺចាប់ធ្ងន់ធ្ងរអាចកើតមានឡើងអំឡុងពេលចលនាពោះវៀន ហើយឈាមអាចមានវត្តមាននៅក្នុងលាមក។ដោយសារតែនេះ ការភ័យខ្លាចនៃការបន្ទោរបង់ជាញឹកញាប់លេចឡើង ដែលបណ្តាលឱ្យមានការទល់លាមកតាមកាលកំណត់ និងជួនកាលជំងឺឬសដូងបាត។
ជារឿយៗមានការឈឺចាប់មិនច្បាស់លាស់នៅផ្នែកខាងក្រោមពោះ អំឡុងពេលរួមភេទ មានអារម្មណ៍ឆេះ និងឈឺចាប់ ក៏ដូចជាពេលបត់ជើងតូចផងដែរ។
វត្តមានយូរនៃការឆ្លងមេរោគកាត់បន្ថយភាពស៊ាំរបស់បុរស ធ្វើឱ្យគាត់ងាយនឹងកើតជំងឺផ្លូវដង្ហើម ដែលពិបាកព្យាបាលជាងធម្មតា។
ការបង្ហាញនៅក្នុងស្ត្រី
កន្លែងទូទៅបំផុតដែល papillomas កើតឡើងចំពោះស្ត្រីគឺតំបន់ perianal ដែលសំណើមនិងសីតុណ្ហភាពត្រូវបានកើនឡើងឥតឈប់ឈរ: epithelium នៃគ្លីតូរីស labia ច្រកទ្វារមាសនិងការបើកបង្ហួរនោម។ប្រសិនបើការបង្ករោគកើតឡើងអំឡុងពេលរួមភេទតាមរន្ធគូថ រង្វង់នៃការលូតលាស់អាចប្រមូលផ្តុំនៅជុំវិញរន្ធគូថ។
ការលូតលាស់ធំច្រើនតែឆ្លងមេរោគបន្ទាប់បន្សំ បណ្តាលឱ្យមានក្លិនខ្លាំង ហូរឈាម ដំបៅ និងឈឺចាប់ខ្លាំងនៅពេលប៉ះ។ខណៈពេលដែលដើរ, រមាស់និងមិនស្រួលធ្ងន់ធ្ងរត្រូវបានគេសង្កេតឃើញ។
ក្នុង 50% នៃស្ត្រី ធាតុពណ៌សបង្កើតនៅលើមាត់ស្បូនរបស់ស្បូន ដែលត្រូវបានរកឃើញក្នុងអំឡុងពេល colposcopy ជាប្រចាំ មុនពេលដែលពួកគេត្រូវបានព្យាបាលដោយថ្នាំសំលាប់មេរោគដែលមានជាតិអាស៊ីត ដែលអាចជួយបង្កើនពណ៌សនៃ condylomas ។
ក្នុងករណីខ្លះ ការលូតលាស់ទាំងអស់ស្ថិតនៅលើភ្នាសរំអិលនៃសរីរាង្គប្រដាប់បន្តពូជខាងក្នុងរបស់ស្ត្រី ដូច្នេះនាងមិនកត់សំគាល់ពួកវាទេ រហូតដល់ការទៅជួបគ្រូពេទ្យរោគស្ត្រី។នេះច្រើនតែជាហេតុផលសម្រាប់ការចាប់ផ្តើមការព្យាបាលនៅពេលក្រោយបើប្រៀបធៀបទៅនឹងបុរស។
ជារឿយៗស្ត្រីជួបប្រទះភាពអាម៉ាស់ដោយសារតែវត្តមាននៃការបង្កើតនៅកន្លែងជិតស្និទ្ធដែលបង្ខំឱ្យពួកគេបដិសេធការរួមភេទ។
កម្រណាស់ papillomas កើតឡើងនៅក្នុងមាត់ ហើយក្នុងករណីកម្របំផុត - នៅលើ pubis ភ្លៅ ក ឬមុខ។
លក្ខណៈពិសេសនៃ condylomatosis អំឡុងពេលមានផ្ទៃពោះ
ប្រសិនបើ condylomatosis ត្រូវបានព្យាបាល ការមានផ្ទៃពោះគួរតែត្រូវបានគ្រោងទុកមិនលឿនជាងប៉ុន្មានខែ។រយៈពេលនៃការឈប់មានគភ៌ត្រូវបានពន្យារ ប្រសិនបើស្ត្រីបានប្រើថ្នាំប្រឆាំងមេរោគអំឡុងពេលព្យាបាល។បន្ទាប់ពីការព្យាបាលជោគជ័យ និងចន្លោះពេលថែទាំ អ្នកអាចមានផ្ទៃពោះដោយសុវត្ថិភាព។
ប្រសិនបើជំងឺនេះត្រូវបានរកឃើញរួចហើយអំឡុងពេលមានផ្ទៃពោះ វាត្រូវបានណែនាំឱ្យរង់ចាំការព្យាបាលរហូតដល់សរីរាង្គទាំងអស់របស់ទារកត្រូវបានបង្កើតឡើងរួចហើយ។ការព្យាបាលបន្ទាប់ពី 28 សប្តាហ៍មិនបណ្តាលឱ្យមានភាពមិនប្រក្រតីនៃការវិវត្តនៃទារកនោះទេ។
មូលហេតុដែល warts condylomatous លេចឡើងចំពោះស្ត្រីមានផ្ទៃពោះរួមមានការថយចុះស្តង់ដារនៃភាពស៊ាំជាមួយនឹងការកើនឡើងភាពតានតឹងលើរាងកាយនិងការប្រែប្រួលអរម៉ូនសំខាន់ៗ។

ប្រសិនបើ papillomas មានទីតាំងនៅផ្នែកខាងក្រៅនៃសរីរាង្គប្រដាប់បន្តពូជឬនៅក្នុងតំបន់ perianal និងមិនបង្កឱ្យមានភាពមិនស្រួលនោះសំណួរនៃការព្យាបាលអាចត្រូវបានពន្យារពេលរហូតដល់កុមារកើតមក។ប៉ុន្តែក្នុងករណីមានការលូតលាស់លឿន បង្កើនទំហំ និងការឈឺចាប់ធ្ងន់ធ្ងរក្នុងការលូតលាស់ អ្នកគួរតែទៅពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាបន្ទាន់។ជួនកាលជាមួយនឹងអត្រាខ្ពស់នៃការវិវត្តនៃការបង្កើត ការបន្ធូររបស់ពួកគេត្រូវបានគេសង្កេតឃើញ ដែលអាចនាំឱ្យមានការរហែកទ្វារមាស។
ជំងឺនេះជាក្បួនមិនប៉ះពាល់ដល់ការបង្កើតទារកនោះទេប៉ុន្តែឥទ្ធិពលរបស់វាពង្រីកដល់ស្ថានភាពនៃម្តាយនិងដំណើរការនៃការបង្កើតកូន។ប្រសិនបើមានការឆ្លងផ្សេងទៀត ជារឿយៗមានហានិភ័យនៃការកើតមិនគ្រប់ខែ។
នៅពេលដែល condylomas ត្រូវបានខូចខាតក្នុងអំឡុងពេលឆ្លងនៃទារកតាមរយៈប្រឡាយកំណើតនេះជាញឹកញាប់នាំឱ្យមានការឆ្លងនៃទារកនិង condylomatosis នៃ laryngeal នៅក្នុងអំឡុងពេលទារកទើបនឹងកើតឬ thoracic ។ដូច្នេះវត្តមាននៃ papillomas សំខាន់ៗនៅក្នុងប្រឡាយកំណើតគឺជាការចង្អុលបង្ហាញដោយផ្ទាល់សម្រាប់ការវះកាត់វះកាត់។
បើចាំបាច់ ការលូតលាស់ត្រូវបានដកចេញអំឡុងពេលមានផ្ទៃពោះ បន្ទាប់ពីនោះជាលិកាត្រូវបានបញ្ជូនសម្រាប់ histology ដើម្បីផ្ទៀងផ្ទាត់លក្ខណៈស្លូតបូតរបស់វា។
ការប្រើប្រាស់វិធីសាស្រ្តឱសថបុរាណដើម្បីកម្ចាត់ condylomas អំឡុងពេលមានផ្ទៃពោះគឺមិនអាចទទួលយកបានទេព្រោះនេះមិនត្រឹមតែអាចមិនមានលទ្ធផលវិជ្ជមានប៉ុណ្ណោះទេប៉ុន្តែវាអាចបណ្តាលឱ្យមានការចុះខ្សោយនៃកោសិកាស្លូតទៅជាសាហាវ។
ទម្រង់បែបបទដែលមិនបង្កឱ្យមានភាពមិនស្រួលអំឡុងពេលមានផ្ទៃពោះច្រើនតែបាត់ទៅវិញដោយខ្លួនឯងដោយគ្មានការព្យាបាលក្នុងរយៈពេលជាច្រើនខែបន្ទាប់ពីការសម្រាល ខណៈដែលសមតុល្យអ័រម៉ូនរបស់ស្ត្រីមានភាពប្រក្រតី។
រោគវិនិច្ឆ័យ
ប្រសិនបើអ្នកជំងឺកត់សម្គាល់រោគសញ្ញាដែលនឹកឃើញដល់មេរោគ papillomavirus របស់មនុស្សនោះ គាត់ត្រូវទាក់ទងទៅរោគស្ត្រី អ្នកជំនាញខាងប្រព័ន្ធទឹកនោម ឬគ្រូពេទ្យឯកទេសខាងរោគស្ត្រី។
ជាដំបូង អ្នកឯកទេសធ្វើការស្ទង់មតិ ដើម្បីបញ្ជាក់ចំណុចដូចខាងក្រោម៖
- ពេលវេលានៃការរកឃើញរោគសញ្ញាដំបូងដោយអ្នកជំងឺ;
- មូលហេតុដែលអាចកើតមាននៃការឆ្លង;
- ថាមវន្ត និងការវិវត្តនៃជំងឺនេះ រហូតដល់អ្នកទៅជួបគ្រូពេទ្យ។
បន្ទាប់ពីនេះការពិនិត្យគ្លីនីកត្រូវបានអនុវត្តក្នុងកំឡុងពេលដែលអ្នកឯកទេសកំណត់ទីតាំងអាំងតង់ស៊ីតេទំហំនិងស្ថានភាពនៃការលូតលាស់។ចំពោះស្ត្រី ការធ្វើ colposcopy បន្ថែម (ការពិនិត្យលើសរីរាង្គប្រដាប់បន្តពូជនីមួយៗជាមួយនឹងការពង្រីក) ឬ colposcopy ពង្រីក (នីតិវិធីស្រដៀងគ្នាដោយប្រើដំណោះស្រាយអាស៊ីតអាសេទិក) ត្រូវបានអនុវត្ត។
សម្រាប់ការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវជាងនេះ វេជ្ជបណ្ឌិតបានចេញវេជ្ជបញ្ជាការធ្វើតេស្តបន្ថែមដូចខាងក្រោមៈ
- ការធ្វើរោគវិនិច្ឆ័យ PCRអនុញ្ញាតឱ្យអ្នករកឃើញធាតុបង្កជំងឺនៅក្នុងសំណល់អេតចាយពី epithelium នៃតំបន់ដែលរងផលប៉ះពាល់និងកំណត់បរិមាណរបស់វា (ក៏អនុញ្ញាតឱ្យអ្នកកំណត់ប្រភេទវីរុស);
- ស្កុប- ការត្រួតពិនិត្យមើលឃើញនៃតំបន់នៅជិតរន្ធគូថជាមួយនឹងការពង្រីក;
- cytology និង histologyបំណែកនៃការបង្កើតដើម្បីកំណត់អត្តសញ្ញាណកោសិកាឬជាលិកា atypical;
- ការធ្វើកោសល្យវិច័យនៃការលូតលាស់ពីជាលិកា epithelial សម្រាប់ការសិក្សាមីក្រូទស្សន៍នៃរចនាសម្ព័ន្ធជាលិកា;
- ការរកឃើញអង្គបដិប្រាណ titerមេរោគនេះ;
- លាបពីប្រឡាយមាត់ស្បូន និងមាត់ស្បូនសម្រាប់មីក្រូទស្សន៍ oncocytology ។
ប្រសិនបើចាំបាច់ ការពិគ្រោះយោបល់ជាមួយគ្រូពេទ្យជំនាញខាងសើស្បែក ឬអ្នកជំនាញខាង proctologist ត្រូវបានកំណត់ពេល។ប្រសិនបើការធ្វើរោគវិនិច្ឆ័យត្រូវបានអនុវត្តលើស្ត្រីមានផ្ទៃពោះនោះវាចាំបាច់ត្រូវទាក់ទងគ្រូពេទ្យឯកទេសខាងសម្ភព - រោគស្ត្រី។
បន្ទាប់ពីទទួលបានទិន្នន័យចាំបាច់ទាំងអស់ អ្នកឯកទេសអាចជ្រើសរើសវិធីសាស្ត្របុគ្គលសម្រាប់ការព្យាបាល និងការធូរស្រាលទាំងស្រុងពីជំងឺ។
ការព្យាបាល
ជារឿយៗជាមួយនឹងជំងឺ condylomatosis មនុស្សជៀសវាងទៅស្ថាប័នវេជ្ជសាស្រ្តហើយជ្រើសរើសការព្យាបាលដោយខ្លួនឯងដោយផ្តល់នូវចំណង់ចំណូលចិត្តចំពោះថ្នាំក្នុងស្រុកដែលអាចដកចេញនូវការបង្ហាញដែលអាចមើលឃើញប៉ុន្តែមិនព្យាបាលរាងកាយនៃការឆ្លងទេផ្ទេរវាទៅដំណាក់កាលមិនទាន់ឃើញច្បាស់។ការព្យាបាលបែបនេះស្ទើរតែតែងតែនាំឱ្យមានការកើតឡើងវិញ។ដូច្នេះសម្រាប់ការព្យាបាលចុងក្រោយវិធីសាស្រ្តរួមបញ្ចូលគ្នាគឺត្រូវបានទាមទារដែលអាចត្រូវបានកំណត់ដោយអ្នកឯកទេសតែប៉ុណ្ណោះ។
ការព្យាបាលត្រូវបានអនុវត្តនៅក្នុងតំបន់ដូចខាងក្រោម:
- ការយកចេញនៃការលូតលាស់;
- ប្រយុទ្ធប្រឆាំងនឹងមេរោគ;
- ការពង្រឹងភាពស៊ាំរបស់អ្នកជំងឺ។
វិធីសាស្រ្តទាំងអស់ដែលត្រូវបានប្រើដើម្បីប្រយុទ្ធប្រឆាំងនឹងឬសក្នុងប្រដាប់បន្តពូជត្រូវបានបែងចែកទៅជារ៉ាឌីកាល់និងឱសថ។
វិធីសាស្រ្តរ៉ាឌីកាល់
វិធីសាស្រ្តបែបនេះត្រូវបានជ្រើសរើសប្រសិនបើវាចាំបាច់ដើម្បីលុបបំបាត់ជាបន្ទាន់នូវការបង្ហាញខាងក្រៅឬនៅពេលដែល condylomas ត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅលើមាត់ស្បូនចំពោះស្ត្រី។
វិធីសាស្រ្តខាងក្រោមត្រូវបានប្រើសម្រាប់ការយកចេញ៖
- ការវះកាត់វះកាត់ការបង្កើតដោយប្រើ scalpel ក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋានឬទូទៅ។កន្លែងកាត់ត្រូវបានដេរដោយខ្សែស្រឡាយវះកាត់។ទោះបីជាការពិតដែលថាវិធីសាស្រ្តនេះត្រូវបានគេចាត់ទុកថាជាបុរាណក៏ដោយវាជារឿយៗបណ្តាលឱ្យមានការហូរឈាមក្រោយការវះកាត់និងការស្តារនីតិសម្បទារយៈពេលវែងនៅក្នុងមន្ទីរពេទ្យដូច្នេះថ្មីៗនេះការដកចេញពីការវះកាត់ត្រូវបានគេប្រើតិចជាងមុន។
- Cryodestruction ជាមួយអាសូតរាវ។វិធីសាស្រ្តនេះគឺមានតម្លៃថោកសមរម្យ និងមានសុវត្ថិភាព ហើយមិនត្រូវការការប្រើថ្នាំសន្លប់ ឬថ្នាំស្ពឹកឡើយ។បន្ទាប់ពីត្រជាក់ប្រូតេអ៊ីននៃការបង្កើតត្រូវបានបំផ្លាញ nodules ស្ងួតនិងធ្លាក់ចុះបិទ។បន្ទាប់ពីពីរបីសប្តាហ៍មក មិនមានស្លាកស្នាម ឬស្លាកស្នាមណាមួយនៅសល់នៅកន្លែងព្យាបាលនោះទេ។
- ការដកឡាស៊ែរ។ទោះបីជាមានសុវត្ថិភាព និងប្រសិទ្ធភាពខ្ពស់ក៏ដោយ វិធីសាស្ត្រនេះតម្រូវឱ្យមានការប្រើថ្នាំសន្លប់ និងត្រូវបានកំណត់លក្ខណៈដោយការចំណាយខ្ពស់ ដូច្នេះវាត្រូវបានចេញវេជ្ជបញ្ជា ប្រសិនបើវិធីសាស្ត្រផ្សេងទៀតមិនអាចប្រើបាន។នៅពេលដែលប៉ះពាល់នឹងកាំរស្មីឡាស៊ែរ រចនាសម្ព័ន្ធនៃដើមលូតលាស់ត្រូវបានបំផ្លាញ។បន្ទាប់ពី cauterization, condyloma ត្រូវបានដកហូតនៃអាហាររូបត្ថម្ភ, ដែលក្នុងរយៈពេលពីរបីថ្ងៃនាំឱ្យមាន necrosis របស់ខ្លួននិង scab បាត់។ស្លាកស្នាមជាញឹកញាប់នៅតែមានបន្ទាប់ពីការដកឡាស៊ែរ។
- ចរន្តអគ្គិសនី។វិធីសាស្រ្តនេះគឺមានតម្លៃសមរម្យ ប៉ុន្តែមានការឈឺចាប់ខ្លាំង ដូច្នេះវាទាមទារការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ការកើនឡើងនៃប្រដាប់បន្តពូជត្រូវបានប៉ះពាល់នឹងសីតុណ្ហភាពខ្ពស់ក្នុងអំឡុងពេលដែល papillomas ត្រូវបាន cauterized ។ស្នាមប្រេះធ្លាក់ចេញដោយខ្លួនឯងក្រោយពីពីរបីថ្ងៃបន្សល់ទុកស្លាកស្នាម។
- ការវះកាត់កាំរស្មី។នៅពេលនេះ នេះគឺជាវិធីសាស្ត្រដែលមានបច្ចេកវិទ្យាខ្ពស់ លឿន និងមានប្រសិទ្ធភាពបំផុត ដែលកំណត់ការចំណាយខ្ពស់របស់វា។ដោយប្រើរលកវិទ្យុប្រេកង់ខ្ពស់ ជំងឺឬសក្នុងប្រដាប់បន្តពូជត្រូវបានដកចេញដោយគ្មានការឈឺចាប់ក្នុងរយៈពេល 15-30 នាទី។បន្ទាប់ពីការដកយកចេញបែបនេះមិនមានការហូរឈាមទេការជាសះស្បើយកើតឡើងក្នុងរយៈពេលមួយថ្ងៃបន្ទាប់ពីនោះគ្មានស្នាមនៅលើស្បែកទេ។
- ការបំផ្លាញដោយសារធាតុគីមី។បច្ចេកទេសនេះគឺសមរម្យសម្រាប់តែទម្រង់តូចៗប៉ុណ្ណោះ ដោយគ្មានការលាយបញ្ចូលគ្នាច្រើន។សារធាតុខ្លាំងពិសេសត្រូវបានប្រើដែលនាំទៅដល់ការស្លាប់នៃកោសិកាលូតលាស់។ផលិតផលទាំងនេះផ្អែកលើអាស៊ីតកំហាប់ខ្ពស់ឬអាល់កាឡាំងដែលបណ្តាលឱ្យរលាកគីមីក្នុងតំបន់។
ប្រសិនបើយើងកំណត់ខ្លួនយើងតែចំពោះវិធីសាស្រ្តរ៉ាឌីកាល់នៃការប្រយុទ្ធប្រឆាំងនឹង condylomatosis នោះការកើតឡើងវិញនៃ condylomas កើតឡើងនៅគ្រប់ករណីទីបី។
ការព្យាបាលដោយថ្នាំ
វិធីសាស្រ្តរួមបញ្ចូលគ្នាពាក់ព័ន្ធនឹងការលុបបំបាត់ទម្រង់ស្លូតបូត ការកម្ចាត់មេរោគនៅក្នុងខ្លួន និងការបង្កើនស្ថានភាពភាពស៊ាំ។ដូច្នេះ ការព្យាបាលដោយថ្នាំ រួមមានការប្រើប្រាស់ថ្នាំដូចជា៖
- ផលិតផលឱសថស្ថានសម្រាប់ necrosis នៃ warts អាចទទួលយកបានសម្រាប់ការប្រើប្រាស់នៅផ្ទះ។អស់រយៈពេលជាច្រើនថ្ងៃ ផលិតផលនេះគួរតែត្រូវបានអនុវត្តដោយចង្អុលទៅ condylomas ។ប្រសិនបើថ្នាំចូលទៅលើជាលិកាដែលមានសុខភាពល្អនៅជិតការលូតលាស់ ការរលាកគីមីជ្រៅនឹងបង្កើតឡើង ដូច្នេះអ្នកត្រូវលាបថ្នាំយ៉ាងប្រុងប្រយ័ត្ន។បន្ទាប់ពីកម្មវិធីប្រចាំថ្ងៃ សូមសម្រាករយៈពេលខ្លីជាច្រើនថ្ងៃ។ប្រសិនបើពន្លកមិនធ្លាក់ចុះទេនោះវគ្គសិក្សាត្រូវបានធ្វើម្តងទៀត។ផលិតផលឱសថដែលបណ្តាលឱ្យមាន necrosis នៃការលូតលាស់រួមមានដំណោះស្រាយ និងកមួន។
- ភ្នាក់ងារប្រឆាំងមេរោគ។ពួកវាអាចប្រើក្នុងមូលដ្ឋាន ឬជាប្រព័ន្ធ។
- ថ្នាំ immunomodulatorsដើម្បីបង្កើនភាពស៊ាំ។
លើសពីនេះទៀត ដើម្បីបង្កើនការការពាររបស់រាងកាយ ការទទួលទានជាប្រព័ន្ធនៃវីតាមីនចម្រុះ របបអាហារពិសេស និងរបៀបរស់នៅដែលមានសុខភាពល្អត្រូវបានចេញវេជ្ជបញ្ជា។
ភាពស៊ាំទៅនឹង condylomatosis មិនត្រូវបានបង្កើតឡើងបន្ទាប់ពីការព្យាបាល ដូច្នេះការឆ្លងឡើងវិញពីដៃគូរួមភេទពីមុនគឺអាចធ្វើទៅបាន។
ផលវិបាកដែលអាចកើតមាន
ប្រសិនបើមិនបានព្យាបាលរយៈពេលយូរ condylomatosis បណ្តាលឱ្យមានផលវិបាកដូចខាងក្រោមៈ
- ការភ្ជាប់នៃការឆ្លងមេរោគបាក់តេរីទៅនឹង papillomas condylomatous ដែលខូចដែលនាំឱ្យមានការបង្កើត purulent, balanoposthitis និងដំបៅនៅក្នុងតំបន់ perianal ។
- នៅពេលដែលការលូតលាស់លូតលាស់នៅក្នុងបង្ហួរនោម ការរលាកបង្ហួរនោមដោយមេរោគ-បាក់តេរីអាចវិវឌ្ឍន៍ ដែលនាំឱ្យមានបញ្ហាក្នុងការបត់ជើងតូច ការរក្សាទឹកនោមក្នុងរាងកាយ និងការឆ្លងមេរោគលើផ្លូវបង្ហូរនោម។
- នៅពេលដែលទ្រង់ទ្រាយធំត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងរន្ធគូថ, ការហូរឈាមឬសដូងបាតនិង paraproctitis កើតឡើង។
- ជំងឺឬសក្នុងប្រដាប់បន្តពូជអាចប៉ះពាល់ដល់ជីវិតផ្លូវភេទរបស់មនុស្សម្នាក់ដែលបណ្តាលឱ្យគាត់បដិសេធការរួមភេទ។ទាំងអស់នេះច្រើនតែនាំទៅរកជំងឺធ្លាក់ទឹកចិត្ត និងបញ្ហាផ្លូវចិត្ត។
- ស្ត្រីអាចវិវត្តទៅជាសំណឹកមាត់ស្បូន និង dysplasia ។
- គ្រោះថ្នាក់ដ៏ធំបំផុតគឺហានិភ័យនៃការថយចុះនៃដុំសាច់ស្រាលទៅជាមហារីក (មហារីកក្បាលលិង្គ ឬមាត់ស្បូន)។
វិធានការបង្ការ
ការការពារ condylomatosis ត្រូវបានបែងចែកទៅជាជាក់លាក់និងទូទៅ។
វិធានការបង្ការជាក់លាក់រួមមានការចាក់វ៉ាក់សាំងជាមួយនឹងវ៉ាក់សាំងបួនជ្រុងថ្មី។វ៉ាក់សាំងទាំងនេះមិនមានប្រសិទ្ធភាពប្រឆាំងនឹងមេរោគ papillomavirus របស់មនុស្សទាំងអស់នោះទេ ប៉ុន្តែពួកគេទទួលបានជោគជ័យក្នុងការប្រយុទ្ធប្រឆាំងនឹងមេរោគដ៏គ្រោះថ្នាក់បំផុតរបស់ពួកគេ ដែលបណ្តាលឱ្យកើតមហារីកមាត់ស្បូន។ការចាក់វ៉ាក់សាំងត្រូវបានអនុវត្តចាប់ពីអាយុ 11 ឆ្នាំហើយត្រូវបានធ្វើម្តងទៀត 3 ដង។
ការការពារមិនជាក់លាក់គឺស្រដៀងគ្នាទៅនឹងវិធានការដែលមាននៅក្នុងជំងឺកាមរោគជាច្រើន៖
- ការប្រើប្រាស់ថ្នាំពន្យារកំណើត;
- អនាម័យផ្ទាល់ខ្លួននៅកម្រិតត្រឹមត្រូវ;
- ដៃគូផ្លូវភេទទៀងទាត់;
- ការពិនិត្យជាទៀងទាត់ដោយរោគស្ត្រីឬ andrologist;
- ការព្យាបាលទាន់ពេលវេលានៃជំងឺនៃសរីរាង្គអាងត្រគាក;
- បោះបង់គ្រឿងស្រវឹង និងជក់បារី។
លើសពីនេះទៀត ចាំបាច់ត្រូវជៀសវាងភាពតានតឹង អស់កម្លាំងរាងកាយ ការថយចុះកម្តៅ និងកត្តាណាមួយដែលធ្វើឱ្យប្រព័ន្ធភាពស៊ាំចុះខ្សោយ។របបអាហារដែលមានសុខភាពល្អ សុខភាពល្អប្រសើរ និងរបៀបនៃការគេងបានត្រឹមត្រូវនឹងជួយការពារការលេចចេញឬសក្នុងប្រដាប់ភេទ។













































































